Medicinski potpomognuta oplodnja je tema za parove koji traže jasne, provjerene opcije kada trudnoća izostaje.
Medicinski potpomognuta oplodnja obuhvaća postupke koji pomažu začeću: od stimulacije ovulacije i intrauterine inseminacije (IUI) do IVF‑a i ICSI‑ja kod težih problema sa spermijima. Uvijek procjenjujemo oba partnera (anamneza, hormoni, spermiogram, prohodnost jajovoda). Odabir metode ovisi o dobi, dijagnozi, trajanju neplodnosti i statističkim šansama za uspjeh.
U nastavku pokazujem kako liječnici iz tih nalaza biraju najmanje invazivan, a najučinkovitiji postupak za vas.
Neplodnost: Definicija, vremenski okvir i koga pogađa
Znaš onu definiciju koja se svima ureže u glavu? WHO kaže: neplodnost je bolest reproduktivnog sustava, dijagnosticira se kad trudnoća ne nastane nakon 12 mjeseci redovitih, nezaštićenih odnosa. Hladno zvuči na papiru… u glavi to zna odjeknuti kao presuda.
Ali tih 12 mjeseci je više kao štoperica za liječnike nego etiketa za ljude. To je signal: “ok, vrijeme je da prestanemo nagađati i krenemo raditi ozbiljnu obradu”. Ništa “zakasnili ste”, ništa “krivi ste”. Čisto praktičan okvir.
Ono što mnogi prešute: neplodnost nije etiketa jedne osobe. To je priča para. U klinikama u Zagrebu, Splitu ili Ljubljani liječnici sve češće odmah naručuju oboje — spermiogram za njega, hormoni i ultrazvuk za nju, sve paralelno. Štedi mjesece živaca.
Meni se jedna prijateljica potpuno slomila jer je godinu dana išla sama na pretrage, a njega “nitko nije ni pitao”. Tek kad je napravio spermiogram, ispostavilo se da je problem prvenstveno kod njega. Toliko o “ženskom problemu”.
Ako si negdje oko 35+, ne čekaj nužno punih godinu dana. Ginekolozi često kažu:
- do 35: pričekaj 12 mjeseci
- nakon 35: već nakon 6 mjeseci potraži pomoć
Poanta? Ne trebaš kristalnu kuglu ni horoskop plodnosti. Trebaš informacije, dobar tim liječnika — i partnera koji sjedi pokraj tebe na pregledu, ne u autu.
Uobičajeni ženski faktori povezani s neplodnošću
Kad jednom stvarno legne ona rečenica “neplodnost je problem para, a ne samo žene”, sljedeći korak je prestati glumiti da je sve magla i “stres”. Nije. Kod žena vrlo često postoje jako konkretni, opipljivi razlozi.
Primjer iz ordinacije: dođe žena s ciklusima svakih 40–60 dana, umorna, živčana, vaga se ljulja gore–dolje. Na kraju ispadne poremećaj ovulacije i hormona. Nije da ona “previše razmišlja o bebi” — jednostavno često uopće ne ovulira. To se vidi na ultrazvuku, krvnim nalazima, bazalnoj temperaturi… nije svemirska tehnologija.
Onda imaš prijevremeno zatajenje jajnika — kad se jajnici počnu ponašati kao da je žena desetak godina starija. To zna biti šok, pogotovo ako ti svi oko tebe govore: “Ma imaš vremena”.
Endometrioza je posebna priča. Tiha, uporna, voli se skrivati. Žena možda ima bolne menstruacije pa joj svi kažu “normalno je da boli”, dok ta ista bolest lagano narušava kvalitetu jajnih stanica i pravi nered po maloj zdjelici.
U maternici mogu sjediti miomi, polipi, urođene anomalije; nakon kiretaže ili carskog zna biti priraslica. Jajovodi pak znaju biti oštećeni ili začepljeni nakon upala, klamidije, operacija slijepog crijeva…
Dobra strana priče? Većinu toga se može vidjeti — ultrazvuk, hormoni, HSG, ponekad histeroskopija ili laparoskopija. Nije uvijek lagano, ali ideš korak po korak, umjesto da mjesecima guglaš i kriviš sebe.
Uobičajeni muški čimbenici povezani s neplodnošću
O muškom faktoru se i dalje priča kao da je neka rijetka zvjerka, a u stvarnosti — pola priče. Doslovno. U ambulanti stalno gledam iste obrasce: žena već prošla milijun pretraga, a spermiogram još nitko nije ni predložio. A to je jedna od najjednostavnijih i najjeftinijih pretraga koja postoji.
Jedan dobar spermiogram često otkrije sve bitno: koliko spermija uopće ima, kreću li se kako treba, izgledaju li normalno pod mikroskopom. Nije rijetko da nalaz pokaže nizak ili čak gotovo odsutan broj spermija, slabu pokretljivost ili “čudne” oblike. To zvuči strašnije nego što jest — ponekad je dovoljno par mjeseci bez cigareta, manje stresa i terapija za neku zaboravljenu upalu da se brojke poprave.
Ima i situacija gdje sperma formalno “valja”, ali je problem u samoj ejakulaciji: teško izbacivanje sjemena, retrogradna ejakulacija, posljedice operacija ili ozljeda… Tada parovi često godinama misle da “ne pokušavaju dovoljno”, a zapravo se radi o čistoj mehanici.
Ono što ljudi prečesto zaborave: infekcije i upale mogu privremeno srozati nalaz. Zato jedan loš spermiogram nije presuda, nego fotografija tog trenutka. U praksi uvijek gledamo širu sliku, ponovimo nalaz, uzmemo u obzir gripu od prije mjesec dana, antibiotike, čak i maratonski trening.
Ako već planirate trudnoću, moj “insajderski” savjet: muškarac napravi spermiogram jednako rano kao što žena vadi hormone. Štedi živce, vrijeme… i dosta nepotrebnih krivnji.
Kada se razmatra potpomognuta reprodukcija

U praksi, stvari rijetko izgledaju kao u udžbeniku. Ljudi dođu nakon godinu dana pokušavanja, s hrpom nalaza u fasciklu, uvjereni da je “problem u meni” ili “sigurno je do njega”. I tek kad se prestane mjeriti tko je više kriv, krene prava priča o medicinski potpomognutoj oplodnji.
WHO kaže jasno: ako imate redovite nezaštićene odnose barem 12 mjeseci, a trudnoće nema — službeno ulazite u kategoriju neplodnosti. To je onaj trenutak kad se MPO počinje jako ozbiljno razmatrati. Ne zato što “morate na postupak”, nego zato što ima smisla prestati lutati u krug.
Postoje i situacije kad se ne čeka tih godinu dana. Ako su jajovodi začepljeni, ovulacija “štrajka” iz mjeseca u mjesec, imate endometriozu koja boli do suza, prijevremeno zatajenje jajnika ili je spermiogram takav da bi i biolog u laboratoriju podignuo obrve — tada se kreće ranije. Vrijeme tu nije samo fraza, nego konkretni mjeseci plodnosti koji polako cure.
Iskreno, vidjela sam parove koji su izgubili dvije-tri godine na “ma bit će, opusti se”, dok su nalazi već davno pokazivali da je malo vjerojatno da će biti bez pomoći. Najbolji trik? Ne čekati da vas netko “slomi”, nego nakon osnovne obrade sjesti s liječnikom, pitati otvoreno: “Koji su nam realni izgledi bez MPO-a… i koliko dugo ima smisla pokušavati?”
Početna procjena oba partnera: anamneza, pregled i hormonsko testiranje
Prvi korak kod neplodnosti nije nikakav “veliki medicinski spektakl”, nego — razgovor.
Onaj pravi, bez glume.
Anamneza
Liječnik bi doslovno trebao pitati sve ono što inače prešutimo i prijateljicama: koliko često imate odnose, boli li, kakvi su ciklusi, abortusi, operacije, bolesti u obitelji, je li bilo spolno prenosivih infekcija…
Kod muškaraca isto tako: posao (vrućine, kemikalije), pušenje, teretana, steroidi, problemi s erekcijom ili ejakulacijom.
Najgora stvar koju možete napraviti? Uljepšavati. Medicina ne radi s “ma to je ok, valjda”.
Pregled
Nije beauty tretman, ali nije ni horor film.
Ginekološki pregled, ultrazvuk, kod muškarca pregled testisa, vena, prostate.
Nekad je dovoljan jedan pregled da se ulovi nešto tipa varikokela ili policistični jajnici — stvari koje godinama tiho sabotiraju planove za bebu.
Hormoni
Hormonske pretrage su kao “forenzičari” cijele priče.
FSH, LH, AMH, prolaktin, testosteron… par epruveta krvi i već imaš tragove: ima li ovulacije, kako rade jajnici, što je s štitnjačom, je li spermatogeneza usporena.
Praktičan savjet iz iskustva:
zapišite cikluse u aplikaciju (Flo, Clue, bilo što), donesite popis lijekova koje uzimate i ne štedite na iskrenosti.
To vam doslovno može skratiti put do dijagnoze za mjesecima.
Osnovni testovi za žene: snimanje, brisevi i procjena patencije jajovoda
Nakon hormona i razgovora dolazi onaj dio koji većinu žena zapravo najviše zanima: „Dobro, ali što se konkretno događa unutra?“ Tu kreću osnovne pretrage.
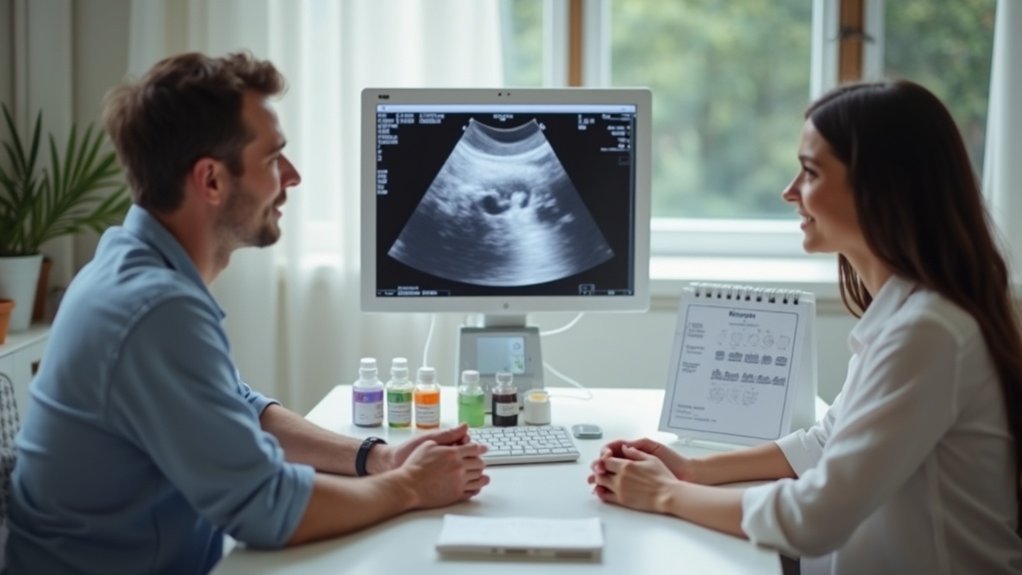
Transvaginalni ultrazvuk je prvi „teren“. Ležiš na stolu, gledaš onaj zrnati ekran, a liječnik ti prevodi: ovo su jajnici, ovo je maternica, ovdje je miom, ovdje cista, ovdje sumnja na endometriozu… Kao da netko radi kartu tvog unutarnjeg stana prije nego krene renovacija.
I dobro je kad ti sve pokaže, a ne samo kaže “u redu je” pa da nagađaš doma uz Google.
Onda ide “čišćenje ulaza”: Papa-test i cervikalni brisevi. Nije najugodnije, ali traje doslovno par minuta. Ako se u brisu nađe neka bakterija ili HPV promjena, puno je pametnije to riješiti prije bilo kakve stimulacije ili postupaka—jer koja je poanta ulagati u IVF ako ti neka upala potiho sabotira implantaciju.
Najviše straha obično ide na test prohodnosti jajovoda. Bilo da je riječ o HSG-u s rendgenom ili HyCoSyju s ultrazvukom i kontrastom—osjećaj je kao jača menstrualna bol od par sekundi, ali daje ključnu informaciju: ima li jajašce uopće šansu proći.
Meni je baš taj test jednom sve preokrenuo; mislila sam da “loši hormoni” koče, a zapravo je jedan jajovod bio potpuno blokiran.
Poanta? Ove pretrage nisu “mučenje”, nego filter koji ti štedi godine traženja krivca na krivom mjestu.
Osnovni testovi za muškarce: analiza sjemena i mikrobiološko testiranje

Kad kod žene već odradite „unutarnju mapu” — ultrazvuk, briseve, prohodnost jajovoda — red je da se reflektor okrene i prema njemu. Nije fer ni pametno sve svaliti na „ženski problem“. Neplodnost je priča za dvoje, to zna svatko tko je ikad sjedio u čekaonici MPO klinike.
Kod muškarca prva stanica je spermiogram. To ti je, laički, tehnički pregled sperme: koliko ih ima, koliko brzo „plivaju“ i koliko normalno izgledaju. Uzorak se daje nakon par dana apstinencije — ne dan, ali ni tjedan, nego tih nekih 2–5 dana. I da, daje se tamo, u onoj famoznoj „sobici“ s izlizanim časopisima… svi preživimo.
Ono što ljudi često ne znaju: jedan loš nalaz nije odmah drama. Ako je tip bio pod stresom, imao gripu, uzimao antibiotike ili neke lijekove za tlak, spermiogram može biti skroz iskrivljena slika. Zato se ozbiljni doktori vole osloniti na barem dva nalaza u razmaku od par tjedana.
Uz broj, pokretljivost i morfologiju, gleda se i volumen ejakulata, pH i ima li puno leukocita — to često šapće na upalu. Zato se radi i mikrobiološka analiza ejakulata ili briseva: traže se bakterije, pa se, ako nešto iskoči, uvodi ciljano liječenje, ne „na slijepo“.
Praktično? Ako vas ovo tek čeka: dogovorite termin ujutro, ponesite koju bocu vode, pitajte sve što vam nije jasno i ne glumite heroja. Manje glume, više informacija — to vam stvarno skrati put do rješenja.
Izbor prave metode: od poticanja ovulacije do IVF-a
Kad sjedneš prvi put u ordinaciju, sve zvuči kao da biraš među opcijama na Netflixu: stimulacija, inseminacija, IVF… a u glavi samo šum. U stvarnosti, odluka je puno konkretnija i dosta matematička — ali i emotivna.
Liječnici gledaju par stvari: nalaze obrade, dob žene, koliko dugo pokušavate i opće zdravlje oboje. Ako su jajovodi prohodni, spermiogram barem solidan, a problem je recimo neredovita ovulacija, onda se često krene “mekše” — stimulacija ovulacije + inseminacija. Manje je invazivno, manje vađenja krvi, manje termina, lakše to uklopiti između posla, vrtića, života.
Jedna čitateljica mi je nedavno rekla: “Mislila sam da odmah moram na IVF, a doktor se doslovno nasmijao i rekao: ‘Ne pucamo topom na komarca.’” Kod nje je baš ta blaža varijanta upalila u trećem ciklusu.
S druge strane, kad su jajovodi začepljeni, muški faktor značajno loš ili neplodnost traje godinama, onda se ne komplicira — ide se ranije na IVF. Zvuči grubo, ali ponekad ti taj “prečac” zapravo uštedi mjesece ili godine razočaranja.
Moj savjet: na prvom ozbiljnom razgovoru pitaj liječnika zašto baš taj put, koje su realne šanse i u kojem trenutku bi on/ona presjekao i prešao na IVF. Kad imaš tu mapu u glavi, cijeli proces djeluje manje kao lutrija, a više kao plan s nekoliko postaja.
IVF i ICSI korak po korak: Od stimulacije do prijenosa embrija
IVF na papiru zvuči kao raketna znanost, ali u stvarnom životu to je niz vrlo konkretnih koraka. Nema magije, samo dosta hormona, pregleda i živaca.
Prvo ide stimulacija jajnika. Dobiješ terapiju (injekcije, da…), pa dan krene s onim: “Jesam li to već piknula ili tek mislim da jesam?”. Uz to — česti UZV pregledi. Ne zato što doktori vole gledati tvoje jajnike, nego da se ne pretjera s brojem folikula i da se uhvati pravi trenutak.
Kad folikuli dosegnu “zrelost”, dobiješ završnu injekciju za sazrijevanje jajnih stanica i onda se sve zakotrlja.
Punkcija jajnih stanica… to je dio kojeg se svi boje, a većina mi poslije kaže: “Stvarno, to je to?”. Radi se kroz rodnicu, tankom iglom, u kratkoj anesteziji — ti spavaš, ekipa radi.
Paralelno partner daje uzorak sperme (ili se koristi ranije zamrznut), koji se u laboratoriju “sredi”, filtrira, kao da radiš selekciju najboljeg tima za finale.
Oplodnja može biti “klasična” (spermiji pušteni oko jajne stanice) ili ICSI, gdje embriolog pod mikroskopom bira jednog jedinog spermija i doslovno ga ubrizga u jajnu stanicu. Vrlo Netflix-dokumentarac vibe, ali rutinska stvar.
Poslije se embriji prate dan po dan. Gleda se tko se razvija najurednije, kao strogi razrednik.
Kad dođe vrijeme, radi se transfer — kratka, uglavnom bezbolna procedura, bez anestezije. Ti ležiš, na ekranu vidiš svoj embrij kako “ulazi”, i to je onaj trenutak kad većina prvi put stvarno pomisli: “Ok, ovo bi mogla biti moja beba.”
Rizici, opcije krioprezervacije i pokriće HZZO-a u Hrvatskoj
Kad par uđe u MPO, nitko ne računa na to da bi nešto moglo poći jako krivo… ali medicina nije Netflix serija s garantiranim happy endom.
Najveći “bad guy” je OHSS (hiperstimulacija jajnika). Rijetka je, ali nezgodna — teži oblici se javljaju u otprilike 0,2–1% stimuliranih ciklusa. Trbuh napuhnut, mučnina, bol, nekad i bolnica. Vidjela sam žene koje su mislile da ih “samo malo stišće”, a završile na infuziji. Zato je stvarno bitno slušati tijelo i ne glumiti heroja.
Drugi paketić rizika: višeplodna trudnoća (blizanci su slatki na Instagramu, ali ne i za vrat u 30. tjednu), izvanmaternična trudnoća, spontani pobačaj, te povećan rizik za prijevremeni porod i nižu porođajnu težinu. Nitko ti to dramatično ne kaže u ordinaciji, ali treba znati u što ulaziš.
Dobra vijest? Postoji “spremi pa koristi kasnije” opcija. Možete zamrznuti jajne stanice, spermije, embrije ili čak tkivo — kao kad staviš jagode u škrinju pa ih čuvaš za savršeni smoothie, samo puno sofisticiranije i emocionalno skuplje.
Što se tiče novčanog dijela, u Hrvatskoj HZZO pokriva čuvanje materijala do 5 godina, plus 4 inseminacije i 6 IVF pokušaja (dva u prirodnom ciklusu), i to do 42. rođendana žene. Poslije toga sve ide iz vlastitog džepa.
Moj savjet: prije prvog postupka sjedni s liječnikom i doslovno izvuci sve odgovore — što ako OHSS, što ako transfer odgodimo, što i koliko se može zamrznuti. Manje iznenađenja, manje panike.
